外阴尖锐湿疣与外阴假性湿疣的鉴别诊断及治疗
|
文章导读:外阴尖锐湿疣由人乳头瘤病毒引起,外阴假性湿疣是一种良性假性乳头状瘤样病变,发展有白限性,病因不明。这两种外阴湿疣的皮疹在人体分布及病理改变均有所不同,所采取的治疗方法也有所区别。 |
1 外阴尖锐湿疣
由人乳头瘤病毒引起,主要通过性接触传播,常与淋病等性病并发,少数人也可能通过有病毒传染的妇女卫生用品和公共浴池浴巾,游泳衣等交叉感染。
(乳头瘤病毒)
1.1 分布
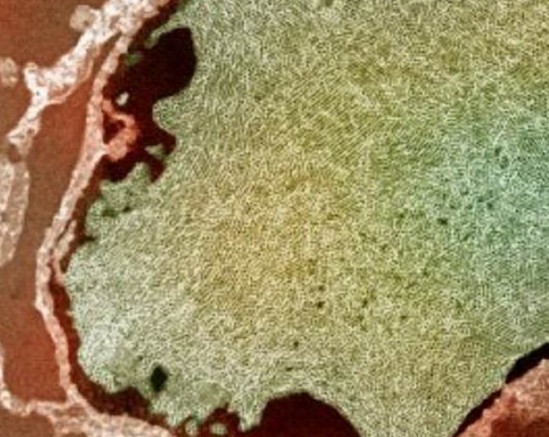
外阴尖锐湿疣最初常见于阴道口,以后向周围蔓延,累及小阴唇、阴道前庭、尿道口、阴蒂或向后累及会阴和肛门周围。皮疹为淡红色细长的突出物,散在或成片排列如毛刷样,常为多数性,可融合成乳突或菜花样,这时皮疹表面常有糜烂及分泌物。3%醋酸涂布后病变区变白色。
1.2 病理改变
尖锐湿疣的表皮都有不同程度的棘细胞层增生肥厚,并向表面突出形成乳头瘤样改变,表层有明显或灶性的角化不全,无或仅有轻度的角化过度,少数病例表面较平而无明显的乳头瘤状改变,主要表现为上皮角明显,可增厚呈杵状地向真皮内延伸。这二种病变的共同特点是在表皮表层出现挖空细胞。挖空细胞特征为上皮细胞的核周出现明显的空晕,由于胞浆边集,但空晕的边缘界线清楚。挖空细胞的核常有不同程度的增大,深染或皱缩呈不规则的毛虫状,常可见到双核和偶见多核细胞。挖空细胞常为不规则的灶性分布,部分区域也可弥漫成片。此外,在表皮内常见到异位的单个细胞角化,真皮内常有不同程度的慢性炎细胞浸润,炎症明显时炎细胞可侵入表皮内,人乳头瘤病毒(HPv)或HPV.DNA检测多为阳性。
1.3 治疗
尖锐湿疣如不及时治疗,除可通过上述途径进行传播外,部分病例可因HPV(主要是16.18型)诱发病变上皮出现不同程度的不典型增生,甚至发展成浸润癌,因而对外阴尖锐湿疣应采取积极的治疗措施。
1.3.1 药物治疗20%~30%什叶草脂溶于安息香酸酊或矿物油,涂擦局部,用后组织变白,稍有烧灼感。每周1次,共5~6次。50%三氯醋酸,涂擦病灶或5%氟尿嘧啶软膏涂擦,30%福尔马林液涂湿疣表面,l目1次,连用3~4次。
1.3.2 电灼、冷冻、激光治疗用物理方法破坏疣组织、冷冻液氮、冷冻病灶和周围l~2mm至结冰球,2~4周重复1次.对较大的菜花型使用高频电刀和二氧化碳激 光,后者对外阴病灶凝固深度可达1~2mm。
1.3.3 手术切除对于大的疣体可行手术切除。湿疣主体切除后,待愈合后再采用局部药物治疗,对反复复发者应除外恶变。
1.3.4 妊娠合并尖锐湿疣妊娠足月或近妊娠足月者病灶局限于外阴者可行冷冻或手术切除病灶。若病灶广泛,经阴道分娩极易发生软产道裂伤,引起大出血或巨大病灶堵塞软产道,均应剖宫产结束分娩。
2 外阴假性湿疣
外阴假性湿疣是一种良性假性乳头状瘤样病变,发展有白限性,未经处理病变可数月无变化,没有或仅有轻度自觉症状。假性湿疣的病因不明,有人认为与念珠菌感染或慢性炎症分泌物增多的长期刺激有一定关系,少数病人可与淋病和尖锐湿疣并发。
2.1 皮疹分布
假性湿疣皮疹主要发生在两侧小阴唇的内侧,对称,少数可见于阴道前庭。皮疹为1~2mm大小的鱼子状丘疹,密集但不融合,白色或淡红色,表面光滑湿润,触之有颗粒感。部分可呈息肉状,少数可呈丝状增生物,形成绒毯样,表面柔软,光滑。3%的醋酸涂布后病变处不发白。
2.2 病理改变
表现为表皮棘层细胞轻度不规则增生肥厚,呈乳头状,部分可向上突起似绒毛状,可见到环状、游离的乳头断面。表皮无或仅有轻度的角化不全或角化过度。真皮可有水肿和小血管扩张,周围有不等量的慢性炎细胞浸润。部分病例表皮的浅层细胞可出现胞浆空泡化,空泡细胞大小规则,有与表皮平行排列呈蓝网状的特点。这些空泡细胞的核不增大,无变性或异型性改变,可与尖锐湿疣的销空细胞区别。免疫组织化学法检测HPV.DNA为阴性。
2.3 治疗
如查到滴虫、念珠菌或其他相关的病变,应针对这些疾病作相应的治疗。如仅为单纯的外阴假性湿疣,除应注意外阴卫生外,一般不须特殊处理,必要时可用二氧化碳激光进行分批治疗或冷冻1~2次。
《中国性科学》杂志在线提供

 《中国性科学》杂志及网站广告招…
《中国性科学》杂志及网站广告招…